Herpes-zoster-Viren bleiben schlummernd in unserem Körper und können sogar Jahrzehnte nach einer Erstinfektion wieder aktiv werden. Bei der Reaktivierung kommt es dann nicht erneut zu einer Windpocken-Infektion, sondern zur Gürtelrose.
Gürtelrose – medizinisch „Zoster“ oder „Herpes zoster“ genannt – ist eine akute Virus-Infektion, die typischerweise mit Bläschen, Entzündung und Schmerzen in einem umschriebenen Bereich der Haut verläuft. Das auslösende Virus ist das sogenannte Varizella-Zoster-Virus. Dieses Virus löst beim ersten Kontakt Windpocken (Varizellen) aus. Unser Immunsystem bekämpft diese Infektion fast immer sehr erfolgreich. Das Virus zieht sich dann in eine Art Dornröschen-Schlaf zurück, kann aber lebenslang wieder aktiv werden.
Wenn unser Immunsystem das Virus nicht ausreichend in Schach hält, dann kann sich das Virus wieder vermehren und eine erneute Infektion auslösen. Bei dieser Reaktivierung entstehen dann aber nicht nochmals Windpocken, sondern das bereits trainierte Immunsystem begrenzt die Infektion auf eine Region.
Auf einer Körperseite
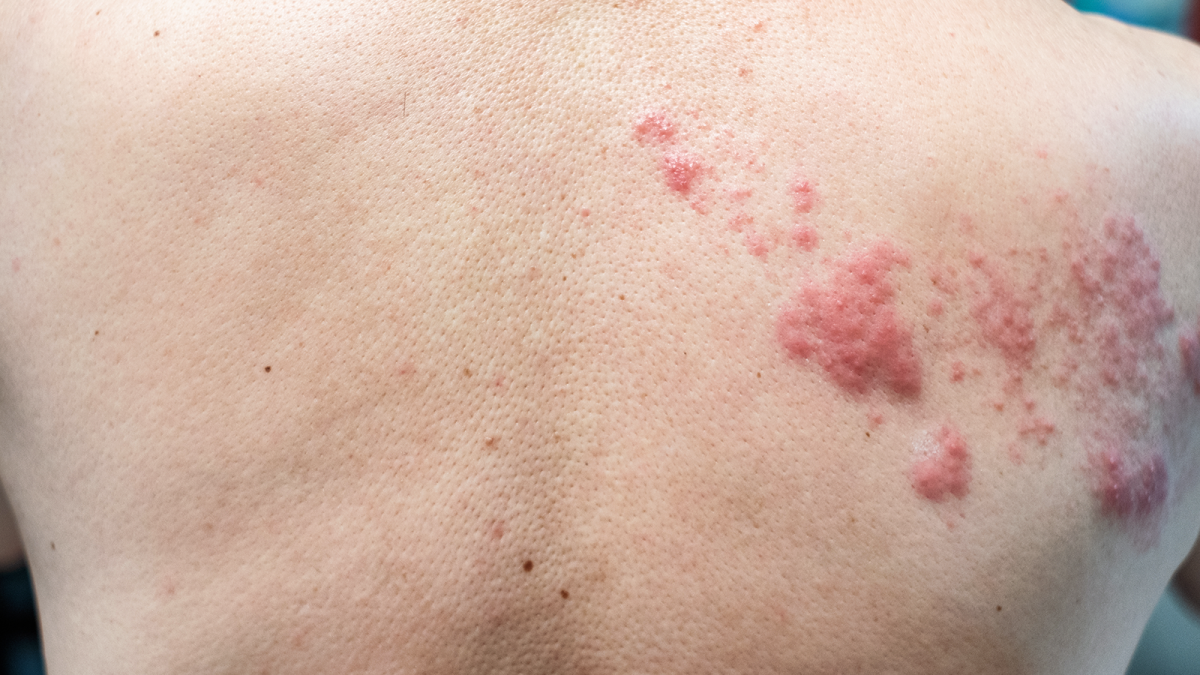
Die Vermehrung der Viren erfolgt meist entlang eines Nervenastes, in der Regel streng auf eine Körperseite bezogen. Am Rumpf verlaufen die Nerven überwiegend segmental von der Wirbelsäule Richtung Brust/Bauch. Ist ein Segment bandförmig betroffen, imponiert die sichtbare Entzündung dann einseitig gürtelförmig. Korrekter wäre vielleicht „Halb-Gürtel-Rose“, aber das klingt zu umständlich. Der Rumpf ist die am häufigsten betroffene Körperregion, gefolgt vom Kopf/Hals-Bereich und den Armen/Beinen.
Krankheitsverlauf
Die Hautveränderungen beginnen im Verlauf mit fleckigen, scharf begrenzten Rötungen und der raschen Ausbildung von kleinen, gruppierten Bläschen. Die Bläschen sind am Anfang mit klarer Flüssigkeit gefüllt, trocknen dann gelblich-bräunlich ein.
Im Verlauf bilden sich dann kleine Krusten, die circa 14 Tage nach Beginn des Zosters langsam abfallen. Bis zum Abfallen der Krusten sind die Viren an der Hautoberfläche durch direkten Kontakt von Mensch zu Mensch übertragbar.
Personen, die noch keine Windpocken oder eine Impfung gegen Windpocken hatten, können sich durch engen Kontakt infizieren und eine Windpocken-Infektion durchlaufen.
Vor allem bei ausgeprägter Immunschwäche zum Beispiel durch Grunderkrankungen oder bestimmte Medikamente kann die Infektion auch mehrere Körperabschnitte betreffen und sehr schwer verlaufen. Bekannte Komplikationen sind langwierige, starke Schmerzen, die unter Umständen auch viele Monate anhalten können (sogenannte Post-Zoster-Neuralgie) oder dauerhafte Schädigungen des betroffenen Auges/des Sehvermögens.
Einige Tage bis zu drei Wochen vor Beginn der sichtbaren Hautveränderungen spüren viele Patienten zunächst lokale Schmerzen oder Juckreiz im betroffenen Areal. Dies wird dann häufig als orthopädisches Problem fehlgedeutet. Tritt dies im Kieferbereich auf, wird nicht selten auch ein Zahnarzt konsultiert, der dann vergebens nach Erklärungen für die Schmerzen sucht.
In den ersten sechs Monaten nach einem Zoster besteht statistisch gesehen kein Risiko für eine erneute Zoster-Infektion. Aber dann steigt das Risiko für eine erneute Infektion langsam wieder an. Zehn Prozent Menschen erleiden binnen zehn Jahren erneut einen Zoster, bei Patienten über 50 Jahre mit Grunderkrankungen sogar 15 Prozent.
Schutz durch Immunsystem
Ein gesundes Immunsystem ist eine gute Grundlage, sich vor einem Zoster zu schützen. Im Alter wird aber auch das beste Immunsystem schwächer. Daher steigt das Risiko für eine Zoster-Infektion vor allem ab dem 60. bis 70. Lebensjahr deutlich an. Rund jeder zweite Europäer, der das 85. Lebensjahr erreicht, durchlebt bis dahin wenigstens einmalig eine Zoster-Infektion. Ob und in welchem Umfang eine Windpocken-Impfung in der Kindheit vor dem späteren Auftreten eines Zosters schützt, ist noch nicht klar. Von einem gewissen Schutz ist auszugehen.
Schutz durch Impfung
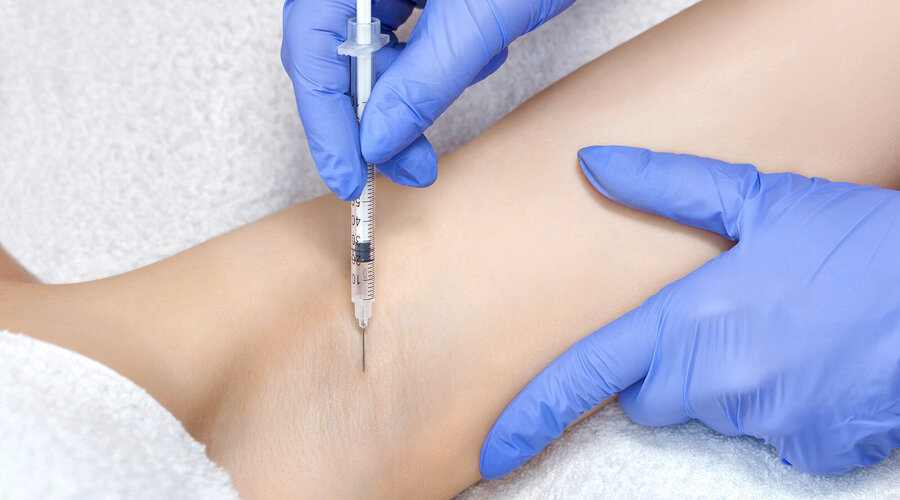
Eine Impfung kann vor der Infektion und vor dem Auftreten von Komplikationen schützen. Bisher sind zwei Impfstoffe zugelassen. Der seit 2007 zugelassene Lebendimpfstoff schützt im hohen Lebensalter nicht so zuverlässig wie der neuere, seit 2018 zugelassene Totimpfstoff. Daher hat der Lebendimpfstoff in Deutschland nur noch eine sehr geringe Bedeutung. Der Totimpfstoff wird bei allen Menschen ab dem 60. Lebensjahr und bei Patienten ab dem 50. Lebensjahr mit bestimmten Risikofaktoren von der Ständigen Impfkommission (STIKO) empfohlen und von den Krankenkassen und privaten Krankversicherungen übernommen. Bei sehr hohem Risiko ist die Impfung seit 2020 bereits ab dem 18. Lebensjahr zugelassen. Hierbei ist die Kostenübernahme noch individuell zu klären.
Der volle Impfschutz wird nach zwei Injektionen in den Schultermuskel (wie bei einer Grippe-Impfung) im Abstand von zwei bis sechs Monaten erreicht. Die in umfangreichen Studien nachgewiesene Schutzwirkung des Totimpfstoffes liegt unabhängig vom Alter in den ersten Jahren bei über 90 Prozent und nach sieben Jahren noch bei 84 Prozent. Darauf basierende Berechnungen gehen von einem Impfschutz von bis zu zehn Jahre aus. Im Falle einer Auffrischungsimpfung nach mehreren Jahren ist nach aktuellem Kenntnisstand eine einzelne Dosis erforderlich.
Vor allem nach der ersten Impfdosis des Totimpfstoffes können neben lokalen Reaktionen an der Impfstelle für ein bis drei Tage Müdigkeit, Kopfschmerzen, grippe-artige Symptome und gelegentlich Fieber und Schüttelfrost auftreten. Dies sollte bei der Planung der Impfung berücksichtigt werden. Bei der zweiten Impfdosis treten diese Symptome seltener/geringer auf.
Zusammenhang mit Covid-19
Aktuelle Untersuchungen haben gezeigt, dass Patienten nach einer Covid-19-Infektion oder auch einer Covid-19-Impfung ein leicht erhöhtes Risiko für eine Zoster-Infektion aufweisen können. Im Gegenzug verliefen Covid-19-Infektionen bei Patienten, die einen vollständigen Zoster-Impfschutz aufwiesen, tendenziell weniger schwer.
Die Zoster-Impfung wird von verschiedenen Fachrichtungen übernommen, inklusive Hausärzten und Dermatologen. Der Totimpfstoff kann auch parallel oder zeitnah mit anderen Impfungen wie Grippe, Pneumokokken, Covid-19 und Ähnlichem durchgeführt werden.

Dr. med. Peter Weisenseel,
Facharzt für Dermatologie,
Zusatzbezeichnung Allergologie, Dermatologikum Hamburg, www.dermatologikum.de